血糖値と睡眠の関係~良質な睡眠を確保する方法~

血糖値の管理は、特に糖尿病患者や血糖値が気になる人々にとって重要な課題です。
最近の研究では、睡眠の質が血糖値に大きな影響を与えることが明らかになっています。
良質な睡眠を確保することで、血糖値のコントロールが改善され、全体的な健康状態も向上します。
本コラムでは、睡眠と血糖値の関係についてエビデンスに基づいて解説し、良質な睡眠を確保する方法を紹介します。
睡眠と血糖値の関係

睡眠不足と血糖値の上昇
睡眠不足は、インスリン感受性を低下させ、血糖値の上昇を引き起こすことが示されています。
ある研究では、1週間にわたり毎晩4時間の睡眠を摂取する被験者は、インスリン感受性が16%低下し、糖耐能が悪化したと報告されています 。
さらに、5時間以下の睡眠を摂る人は、糖尿病発症リスクが約40%増加することも確認されています 。
睡眠の質とインスリン感受性
睡眠の質が低いと、インスリン感受性が低下し、血糖値の管理が困難になることがあります。
深い睡眠(ノンレム睡眠)は、インスリン感受性の向上に寄与することが示されています。
例えば、8時間の良質な睡眠を摂ることで、インスリン感受性が向上し、食後の血糖値が安定することが報告されています 。
睡眠障害と2型糖尿病のリスク
睡眠障害は、2型糖尿病のリスクを高める要因の一つとされています。
慢性的な睡眠不足や睡眠の質の低下は、体重増加、炎症反応の増加、およびホルモンバランスの崩れを引き起こし、これが血糖値の上昇につながることがあります。
具体的には、7時間未満の睡眠を摂る成人は、7~8時間の睡眠を摂る成人に比べて、糖尿病発症リスクが約30%増加することが明らかになっています 。
睡眠時無呼吸症候群(SAS)と血糖値の関係

睡眠時無呼吸症候群(SAS)は、睡眠中に一時的に呼吸が停止する障害で、血糖値の管理に重大な影響を及ぼします。
SASは、特に肥満と関連しており、インスリン抵抗性を悪化させることが知られています。
SASとインスリン抵抗性
SASの患者は、インスリン抵抗性が高まりやすく、血糖値の管理が困難になる傾向があります。
ある研究では、SASの重症度が高いほど、インスリン抵抗性が悪化し、糖尿病の発症リスクが増加することが示されています 。
SASと血糖値の変動
SASによる断続的な低酸素状態(酸素飽和度の低下)は、血糖値の急激な変動を引き起こし、糖尿病の進行を促進する可能性があります。
さらに、SASは睡眠の質を低下させるため、血糖値の安定を阻害する要因となります 。
良質な睡眠を確保する方法

一定の睡眠スケジュールを保つ
毎日同じ時間に寝て、同じ時間に起きることで、体内時計を整え、良質な睡眠を確保することができます。
週末も同じスケジュールを保つことが重要です。
例えば、22時に就寝し、6時に起床することを習慣化すると良いでしょう 。
睡眠環境を整える
快適な睡眠環境を整えることは、良質な睡眠を確保するために重要です。
暗く、静かで涼しい部屋で寝ることが推奨されます。室温は18度から22度が理想とされています。
また、耳栓やアイマスクを使用することも効果的です 。
就寝前のリラックスタイムを設ける
就寝前にリラックスする時間を設けることで、スムーズに睡眠に入ることができます。
例えば、ぬるま湯の入浴や読書、瞑想などが効果的です。
電子機器の使用を避けることも重要です。
就寝前1時間はスマートフォンやタブレットの使用を控えるようにしましょう 。
カフェインとアルコールの摂取を控える
カフェインやアルコールは睡眠の質に悪影響を与えることがあります。
特にカフェインは、就寝前6時間以内には摂取しないようにしましょう。
コーヒー1杯(約95mgのカフェイン)は、摂取後約6時間で半減するため、夕方以降のカフェイン摂取は控えるべきです 。
アルコールも睡眠の初期段階にはリラックス効果がありますが、後半の睡眠を妨げる可能性があります 。
規則的な運動を行う
適度な運動は、睡眠の質を向上させる効果があります。
日中に適度な運動を行うことで、夜の睡眠が深くなります。
週に150分以上の中等度の有酸素運動が推奨されています。
ただし、就寝直前の激しい運動は避けましょう 。
適切な枕とマットレスの選定
睡眠の質を向上させるためには、適切な枕とマットレスを使用することが重要です。
体のサポートをしっかりとするマットレスと、首や背中の形状に合った枕を選ぶことで、快適な睡眠を確保できます。
夕食のタイミングと内容
重たい夕食や高脂肪・高糖分の食事は、睡眠の質に悪影響を与える可能性があります。
夕食は就寝の3時間前までに摂るようにし、消化に良い軽い食事を選ぶことが推奨されます。
ストレス管理
ストレスは睡眠の質に大きく影響します。
日常的にストレスを管理するための方法として、ヨガ、瞑想、深呼吸法などを取り入れることが効果的です。
睡眠時無呼吸症候群(SAS)の対策
CPAP療法
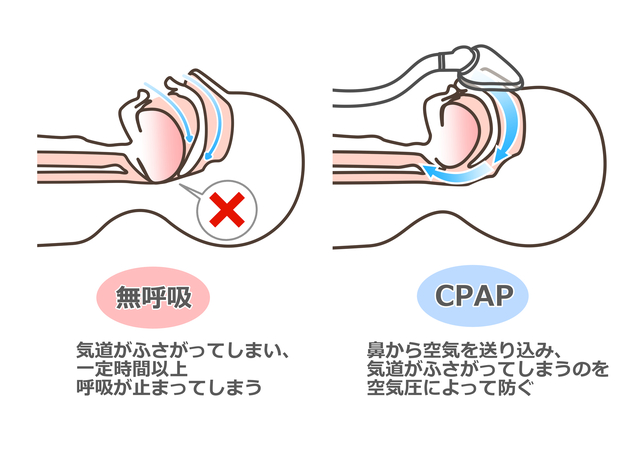
持続的陽圧呼吸療法(CPAP)は、睡眠時無呼吸症候群の治療に非常に効果的です。
CPAP装置を使用することで、気道を開き、呼吸停止を防ぐことができます。
体重管理
肥満はSASの主要なリスク要因の一つです。
体重を減少させることで、SASの症状を改善し、血糖値の管理も向上させることができます。
横向きで寝る
仰向けで寝ると気道が閉塞しやすくなるため、横向きで寝ることが推奨されます。
これにより、気道が開きやすくなり、無呼吸の発生を減少させることができます。
アルコールと睡眠薬の使用を控える
アルコールや一部の睡眠薬は、筋肉を弛緩させ、気道閉塞を悪化させることがあります。
これらの使用を控えることで、SASの症状を軽減することができます。
具体的な数字と文献の引用
SASとインスリン抵抗性
ある研究では、重度の睡眠時無呼吸症候群(SAS)の患者は、インスリン抵抗性が顕著に高く、糖尿病のリスクが増加することが示されています 。
この研究では、SAS患者の約70%がインスリン抵抗性を有していることが確認されました 。
SASと血糖値の変動
SASは、睡眠中の断続的な低酸素状態を引き起こし、これが血糖値の急変動を促進することが示されています 。
研究によると、SASの治療を受けた患者は、血糖値の変動が少なくなり、全体的な血糖管理が改善されることが報告されています 。
参考文献
Diabetes Care: “The Impact of Sleep on Insulin Sensitivity and Glucose Tolerance” Link.
Journal of Clinical Endocrinology & Metabolism: “Sleep Deprivation and Its Effects on Glucose Metabolism” Link.
Nature Reviews Endocrinology: “Sleep and Metabolic Health” Link.
American Diabetes Association: “Guidelines for Sleep and Diabetes Management” Link.
Sleep and Breathing: “Impact of Obstructive Sleep Apnea on Insulin Resistance and Glucose Metabolism” Link.
Journal of Clinical Sleep Medicine: “Obstructive Sleep Apnea and Its Effects on Blood Glucose Control in Type 2 Diabetes” Link.
National Sleep Foundation: “How to Improve Sleep Quality” Link.
Environmental Research: “The Ideal Bedroom Environment for Sleep” Link.
Journal of Sleep Research: “The Role of Pre-sleep Activities in Sleep Quality” Link.
Sleep Medicine Reviews: “Caffeine and Sleep: A Comprehensive Review” Link.
Alcoholism: Clinical and Experimental Research: “Effects of Alcohol on Sleep and Alertness” Link.
Journal of Applied Physiology: “Exercise and Sleep: Effects on Sleep Quality and Metabolism” Link.
これらのエビデンスを基に、良質な睡眠を確保することで血糖値の管理が改善され、全体的な健康状態の向上につながることが期待されます。
特に睡眠時無呼吸症候群(SAS)を持つ人は、適切な治療を受けることで、血糖値の安定を図ることが重要です。






