大阪で糖尿病の専門外来を実施|健美クリニック|
大阪・梅田にある糖尿病内科・生活習慣病治療クリニック
食事療法と運動療法と血糖値コントロール
糖尿病・生活習慣病治療なら「健美クリニック」大阪梅田駅近

食事療法と運動療法と血糖値コントロール
糖尿病は、体内でインスリンというホルモンの働きが不足したり、効きにくくなることで、血糖値が高くなる状態が慢性的に続く病気です。
血糖値の上昇が続くと、さまざまな臓器に負担がかかり、治療せずに放置すると重い合併症を引き起こす可能性があります。
糖尿病には主に4つのタイプがあります。それぞれのタイプにより原因や治療法が異なります。
1型糖尿病は、免疫系が誤って自分の体のインスリンを作る細胞を攻撃してしまうことで発症します。
これにより、インスリンの分泌が極端に減少するため、外からインスリンを補う治療が必要です。
発症は子どもや若い世代に多く、急速に症状が現れることが特徴です。
2型糖尿病は、生活習慣や遺伝的要因が重なって起こるケースが多いです。
インスリンの効きが悪くなったり、分泌量が不足したりすることで、血糖値が高くなります。
成人に多く見られ、日本での糖尿病患者のほとんどがこのタイプです。食事の改善や運動療法、薬物療法を組み合わせた治療が行われます。
このタイプの糖尿病は、特定の原因が明らかになっているタイプで、大きく次のように分類されます。
膵ベータ細胞の機能に関する遺伝子の異常(例:MODY(若年発症型糖尿病)など)や、インスリンの作用伝達に関わる遺伝子の異常が原因となって発症する糖尿病です。
これらは比較的若い年齢で発症することが多く、インスリンの分泌や作用の状況に応じて治療法が選ばれます。
早期に診断し、適切な治療を行うことが大切です。
他の病気や特定の状態が引き金となる糖尿病で、例えば、慢性膵炎や膵癌などの膵の外分泌の病気、甲状腺機能亢進症やクッシング病といった内分泌の病気、または肝疾患や特定の薬剤(例:ステロイド)の使用によるものがあります。
こうした場合、まずは原因となる病気や状態の治療を優先し、その上で糖尿病の治療を並行して進めることが求められます。
妊娠糖尿病は、妊娠中に初めて高血糖の状態が確認されるものです。
妊娠によるホルモンの変化が原因で、インスリンの働きが弱まり、血糖値が上がりやすくなります。
適切な管理を行わないと、母体や胎児に影響を及ぼすことがあるため、早めの対応が求められます。
糖尿病は初期段階では自覚症状が少なく、見過ごされがちですが、以下のような症状がある場合は、早めの受診をおすすめします。

また、健康診断や人間ドックで以下のような異常が指摘された場合も、糖尿病の可能性があります。
・血糖値やHbA1cの高値: 健診結果で血糖値やHbA1cが基準値を超えている場合、強く糖尿病が疑われます。すぐに医療機関での再検査を受けることをお勧めします。
・尿検査で糖が検出された場合: 尿に糖が出ていると、体内で血糖値が高い状態が続いていることを示しています。
当院では、これらの症状や検査結果をもとに、適切な診断と治療を行っています。健診や人間ドックで異常を指摘された場合も、早めにご相談ください。
糖尿病の診断にはいくつかの検査方法があり、それぞれ異なる役割を持っています。
糖尿病の早期発見や予防には、定期的な検査が欠かせません。
ここでは、代表的な検査方法とその特徴、適切な頻度、費用についてわかりやすく解説します。

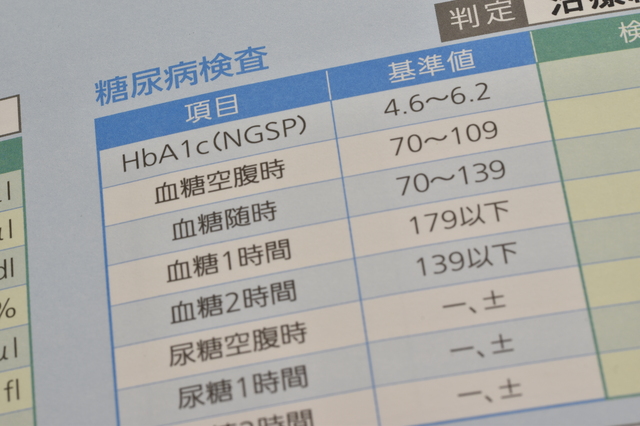
概要:空腹時血糖値検査は、8時間以上の絶食後に血糖値を測定する方法です。これは、糖尿病の診断基準の一つであり、正常な空腹時血糖値は100mg/dL未満とされています。110mg/dL以上であれば注意が必要で、126mg/dL以上で糖尿病と診断される可能性があります。
この検査のポイント:この検査は、簡便でコストも比較的安いため、最も一般的に行われる検査の一つです。特に、健康診断の際にも広く利用されており、生活習慣の改善を考える上でも有用な指標となります。
頻度:糖尿病予防や早期発見のために、年に1回の定期健診での実施が推奨されます。
費用:保険適用で約500〜1,000円程度です。健康診断で実施されることも多いです。
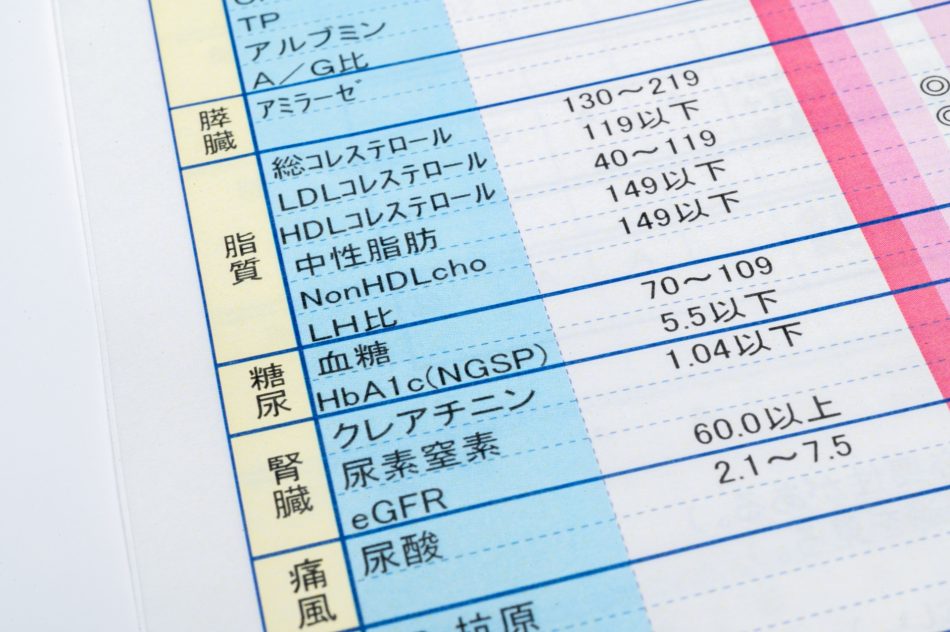
概要:HbA1c検査は、過去1〜2ヶ月の平均血糖値を反映する重要な検査です。赤血球中のヘモグロビンに結合した糖の量を測定することで、長期的な血糖コントロールの指標となります。HbA1cの値が6.5%以上であれば、糖尿病と診断されることがあります。
この検査のポイント:HbA1c検査は、日々の血糖値の変動ではなく、長期的な血糖の管理状態を把握するために非常に重要です。患者さんが自分の治療の効果を確認し、医師と相談しながら治療方針を見直す際にも活用されます。
頻度:糖尿病と診断された患者さんの場合、月に1回の定期的な検査が一般的です。これは、治療の効果を評価し、必要に応じて治療計画を調整するために重要です。
費用:保険適用で約1,000〜2,000円程度です。定期的に受けることが望ましい検査です。
概要:OGTTは、まず空腹時に血液を採取して血糖値を測定し、その後ブドウ糖を含む飲み物を摂取した後、2時間後に再び血糖値を測定する方法です。2時間後の血糖値が140mg/dL未満であれば正常範囲ですが、200mg/dL以上であれば糖尿病の可能性が高いとされます。
この検査のポイント:OGTTは、特に糖尿病予備軍(境界型糖尿病)の方や、初期の糖尿病の診断が曖昧な場合に効果的です。食後血糖値の変動を確認することで、インスリン分泌の異常や抵抗性をより詳しく調べることができます。
頻度:糖尿病予備軍の方や診断が曖昧なケースで医師が必要と判断した場合に行われます。定期的に行う検査ではありませんが、リスクがある場合には非常に有効です。
費用:保険適用で約3,000〜5,000円程度です。他の検査と組み合わせて、より正確な診断を行うことが推奨されます。
糖尿病の治療は主に食事療法、運動療法、薬物療法の3つから成り立っており、患者の病状に応じて組み合わせて治療します。

食事療法は糖尿病治療の基盤です。
当院では、管理栄養士が患者様一人ひとりの状態に合わせた食事指導を行い、無理なく続けられる食事プランを提供しています。
適切なカロリー制限と栄養バランスを保つことで、血糖値をコントロールします。
主食、副菜、主菜をバランスよく摂る。
糖質の多い食品の摂取を制限する。
減塩を心がける。
食物繊維を多く含む食品(野菜、豆類、全粒穀物など)を取り入れる。
食事の回数やタイミングを調整し、急激な血糖値の上昇を防ぐ。
朝食には全粒パンや低脂肪ヨーグルト、果物を少量。
昼食と夕食は、野菜をたっぷり使った主菜、低脂肪のタンパク源(鶏肉、魚など)、少量の主食(玄米や雑穀米など)をバランスよく。
体重管理と血糖値の安定に大きく寄与し、特に2型糖尿病の初期治療において効果的です。
管理栄養士のサポートを受けることで、具体的な食事の工夫やレシピの提案も受けられます。
糖尿病の予防と改善には、体重管理が重要な鍵となります。

運動療法は、血糖値を下げる効果があると同時に、インスリン感受性を改善する効果があります。
定期的な運動は2型糖尿病の進行を遅らせる助けにもなります。
有酸素運動(ウォーキング、ジョギング、水泳など)を1日30分程度行う。
筋力トレーニングを週2〜3回取り入れることで、筋肉量を増やし、インスリンの効きを良くする。
運動療法の効果: 心血管リスクの低減、体重管理、ストレス解消などの全身的な健康増進に効果があります。

糖尿病の治療において、食事療法や運動療法だけでは血糖コントロールが難しい場合、薬物療法が重要な役割を果たします。
特に2型糖尿病の治療では、さまざまな種類の内服薬や注射薬があり、患者さんの状態に合わせて適切な薬を選びます。
ここでは、糖尿病治療に使われる薬の種類とその特徴について詳しく解説します。
すい臓のβ細胞を刺激してインスリンを大量に分泌させる薬です。
しっかりと血糖値を下げる効果がある一方で、低血糖のリスクも高いので、食事の時間をきちんと守ることが必要です。
特に食後に血糖値が上がりやすい方に適しています。
体の中でインスリンが効きにくくなっている状態を改善する薬です。
ビグアナイド系の薬(例:メトホルミン)は肝臓が作る糖を抑えてくれるため、体重が増えにくいのが特徴です。
チアゾリジン系は、インスリンの効果を高めて血糖値を下げますが、体重が増えることがあるため、使用する際には注意が必要です。
DPP-4阻害薬は、体内で分解されやすいインクレチンというホルモンの効果を長持ちさせる薬です。
インクレチンが長く働くことで、食後のインスリン分泌が促されます。
飲み薬で使われ、副作用も少なく、多くの人に使いやすい薬として広く用いられています。
GLP-1受容体作動薬は、インクレチンの働きを模倣する注射薬です。
インスリンを分泌させるだけでなく、食欲を抑えたり、胃の動きを遅くして血糖値の上昇を抑えたりする効果もあります。
体重を減らしたい方に適しており、心臓や血管の病気がある方にも使われることがあります。
詳しくはこちら⇒糖尿病治療におけるGLP-1について
SGLT2阻害薬は、腎臓で糖を尿に排出することで血糖値を下げる薬です。
体重が減ったり、血圧が下がる効果もありますが、脱水や尿路感染のリスクがあるため、水分をしっかり取ることが大切です。
1型糖尿病の治療には必ず必要なインスリンですが、2型糖尿病でも薬や食事で血糖値がうまく管理できない場合に使われます。
インスリンには、すぐに効くものや、ゆっくり効くものなど、いろいろな種類があり、患者さんの生活に合わせて選ぶことができます。
自己注射の方法も、使いやすいペン型やポンプ型など、さまざまな選択肢があります。
糖尿病管理において、**持続血糖モニタリング(CGM: Continuous Glucose Monitoring)**は、血糖値をより細かく管理するための有効なツールです。
CGMは、肌に貼り付けた小さなセンサーが、体内の間質液中のグルコース濃度を連続的に測定し、リアルタイムで血糖値の変動をモニタリングします。

食事や運動の前後、睡眠中など、あらゆる時間帯の血糖値を確認できるため、細やかな管理が可能です。
血糖値の変動が大きい場合、事前に警告アラームが鳴る設定ができ、低血糖や高血糖を予防する助けになります。
CGMのデータはスマートフォンや専用デバイスに送信され、過去のデータを基に血糖コントロールの傾向を把握することができます。
これにより、より効果的な治療計画を立てることが可能になります。
CGMは特に、血糖値の変動が大きく、インスリン治療を行っている患者さんに有効です。
また、自己血糖測定(SMBG)だけでは見えにくい血糖変動を把握できるため、より精度の高い管理が求められるケースで利用されています。
医師と相談しながら、患者さん一人ひとりの生活に合わせた使い方を見つけることが大切です。
糖尿病を放置すると、血糖値が高い状態が長く続くことで、さまざまな合併症を引き起こすリスクが高まります。
ここでは、主な合併症について、その原因と予防方法、治療のポイントをわかりやすくご紹介します。
血糖値が高い状態が続くと、手足の神経がダメージを受け、しびれや痛みを感じたり、感覚が鈍くなったりすることがあります。
ひどい場合には、足に傷ができても気づかず、感染症に発展することもあります。
リスク要因: 長期間の高血糖は、神経に必要な酸素と栄養の供給を妨げ、ダメージを引き起こします。
予防方法: まずは、血糖値をしっかりコントロールすることが大切です。また、毎日足をチェックして、傷や異常がないか確認し、適切な靴を履くことも予防に役立ちます。
治療のポイント: 痛みがある場合は、鎮痛薬や神経保護薬を使って痛みを和らげます。さらに、理学療法によるリハビリを行い、神経の機能回復を目指します。進行を防ぐためには、定期的なケアとフォローアップが欠かせません。
糖尿病の影響で目の網膜の血管が傷つき、視力が低下することがあります。
進行すると失明のリスクもあるため、早めの対策が重要です。
リスク要因: 血糖値の高い状態、高血圧、喫煙は、網膜の血管を傷める原因になります。
予防方法: 血糖値や血圧をきちんと管理し、定期的に眼科の検査を受けることが大切です。禁煙も網膜症の予防に大きな効果があります。
治療のポイント: 症状が軽い場合は、血糖値と血圧のコントロールを徹底します。進行した場合には、レーザー治療で出血を抑えたり、抗VEGF療法で血管の異常を抑える治療を行います。これらの治療を適切に組み合わせることで、視力の維持を目指します。
糖尿病が進行すると、腎臓の機能が低下し、最悪の場合は人工透析が必要になることもあります。早期発見と管理が、腎機能を守るために重要です。
リスク要因: 高血糖や高血圧が続くこと、タンパク質の過剰摂取などが、腎臓に負担をかける要因となります。
予防方法: 塩分やタンパク質を控えたバランスの良い食事を心がけ、血圧を適切に管理することが大切です。定期的な血液・尿検査で腎機能をチェックすることも欠かせません。
治療のポイント: 早期の段階では、食事療法や血圧の管理が重要です。薬剤としては、ACE阻害薬やARBなどが腎臓を保護するために使われます。病状が進行した場合には、人工透析などの治療も検討されます。患者さんごとに最適な治療法を選び、継続的なケアを行います。

当院では、豊富な経験を持つ糖尿病専門医が、患者様一人ひとりに合った治療を行います。
HbA1cや血糖値を患者様にその日のうちにお伝えすることで、迅速な治療対応が可能です。
当院は、糖尿病専門医である医師が糖尿病の診察・治療、血糖値やHbA1c値の管理、インスリン治療など幅広く行っております。
糖尿病のことでお悩みの方はお気軽にご相談してください。
当院はJR大阪駅から徒歩6分、阪急の梅田駅からは徒歩2分にあり、平日は働くビジネスマンの皆様もお越しいただけるように20時まで診察をしています。
当院では大阪市北区にお住まいの方はもちろんですが、東淀川区、淀川区、西淀川区、旭区、都島区、城東区、鶴見区、中央区、西区、福島区、此花区、港区、東成区、天王寺区、波速区、生野区、阿部野区、西成区、大正区、住之江区、住吉区、東住吉区、平野区などにお住まいの方からもお越しいただいています。

当院の糖尿病の外来診療には大阪市内にお住いの方はもちろんですが、大阪市以外でも多くのエリアからお越しいただいております。
堺市、松原市、八尾市、東大阪市、大東市、門真市、守口市、摂津市、吹田市、豊中市、寝屋川市、枚方市、高槻市、島本市、京都市、茨木市、箕面市、池田市、尼崎市、西宮市、芦屋市、神戸市など広いエリアから多くの患者様がいらっしゃいます。
糖尿病と診断されても、いきなり薬を始めるのではなく、まずは食事の改善や運動を試すことが多いです。
特に2型糖尿病の場合、生活習慣を見直すだけで血糖値が良くなるケースもあります。
薬を使うかどうかは、血糖値の状態や体の調子を見ながら、主治医と相談して決めます。
好きなものを全く食べてはいけないわけではありませんが、糖質やカロリーが高い食べ物は控えめにする必要があります。
食事療法では、バランスの良い食事とカロリー管理が基本です。
ときどき食べたいものを少しだけ楽しむなど、無理のない範囲で工夫することが大切です。
糖尿病は、今のところ完治する病気ではありません。
血糖値が良い状態になっても、引き続き検査や生活習慣の管理が必要です。
何もしないでいると、また血糖値が上がってしまい、合併症のリスクが高まることがあります。
糖尿病と診断された場合は、定期的な検査が欠かせません。
HbA1cの検査は通常1〜3ヶ月ごとに行い、血糖値のコントロールができているかを確認します。
他の検査(血圧やコレステロール、腎機能など)も、合併症を防ぐために定期的に受けることが大切です。
糖尿病には遺伝的な要素もあります。
特に2型糖尿病は、家族に糖尿病の方がいると発症するリスクが高くなります。
ただし、生活習慣も大きく影響するため、食事や運動を意識することで予防できることも多いです。
1型糖尿病の場合、インスリン注射は基本的に続ける必要があります。
2型糖尿病の場合も、状態が進んでインスリンの分泌が十分でなくなった場合には注射が必要になりますが、食事や運動、他の薬の治療でインスリンの量を減らせることもあります。
主治医としっかり話し合いながら治療を続けましょう。
有酸素運動(ウォーキングやジョギング、水泳など)と筋力トレーニングの組み合わせが良いとされています。
適度な運動は血糖値を下げる効果があり、心臓や血管の健康にも良いです。無理をせず、自分のペースで続けることが大切です。
糖尿病が進行すると、神経障害、網膜症、腎症といった合併症が起こることがあります。
これらは血糖値が高い状態が続くことで進行するため、早めに対策を取ることが大切です。
妊娠糖尿病は、出産後に治ることが多いですが、将来2型糖尿病になるリスクが高くなります。
出産後も定期的に血糖値をチェックし、健康管理を続けることが大事です。
初期の糖尿病では、喉が渇いたり、トイレが近くなったり、体重が減ったり、疲れやすくなったりすることがあります。これらの症状が続く場合は、早めに病院で検査を受けることをおすすめします。